Ontdek hoe obesitas de gezondheid van mannen beïnvloedt – van hartziekten tot kanker. Yazen helpt je om je gewicht en welzijn onder controle te krijgen.
Obesitas bij mannen is meer dan alleen een gewichtsprobleem – het is een complexe medische aandoening met verstrekkende gezondheidsrisico’s. Van hart- en leverziekten tot hormonale en psychologische effecten – het begrijpen van deze verbanden is essentieel voor een effectieve preventie en behandeling.

Het volledig begrijpen van de verstrekkende risico’s van obesitas bij mannen: een uitgebreid overzicht
Obesitas is veel meer dan alleen een kwestie van gewicht – het is een complexe medische aandoening met aanzienlijke gevolgen voor de gezondheid van mannen. De aanhoudende obesitasepidemie heeft geleid tot een dramatische toename van gezondheidsproblemen die verband houden met overgewicht, waaronder een stijging van het aantal gevallen van metabool syndroom en hart- en vaatziekten. Overmatig gewicht – vooral de ophoping van visceraal vet – en hormonale onevenwichtigheden kunnen het risico op een breed scala aan ernstige gezondheidsproblemen aanzienlijk verhogen. De wereldwijde last van obesitas blijft toenemen [1], wat de zorgsystemen zwaar onder druk zet en wereldwijd bijdraagt aan een hogere sterfte.
Dit artikel geeft je een uitgebreid overzicht van deze risico’s en benadrukt de nauwe samenhang tussen de verschillende gevolgen van obesitas.
Obesitas en de onderliggende risico’s
Obesitas is een complexe en veelzijdige aandoening die wordt gekenmerkt door de ophoping van overtollig lichaamsvet. Dit verhoogt het risico op chronische ziekten zoals hart- en vaatziekten, type 2-diabetes en bepaalde vormen van kanker aanzienlijk [1]. De ontwikkeling van obesitas wordt beïnvloed door een combinatie van genetische, omgevings- en leefstijlfactoren, waaronder ongezonde eetgewoonten, een gebrek aan lichaamsbeweging en sociaaleconomische omstandigheden. Belangrijke risicofactoren zoals hoge bloeddruk, metabool syndroom en insulineresistentie komen vaak samen met obesitas voor [2,3] en verhogen het risico op hart- en vaatziekten en andere ernstige gezondheidsproblemen verder.
Het begrijpen van deze onderliggende oorzaken is essentieel voor effectieve preventie en behandeling, aangezien obesitas niet alleen de fysieke gezondheid beïnvloedt, maar ook bijdraagt aan een breed scala aan chronische ziekten en gerelateerde klachten.
Meten en beoordelen van obesitas
Een nauwkeurige meting en beoordeling van obesitas is essentieel om mensen met een verhoogd risico op obesitasgerelateerde gezondheidsproblemen te identificeren. De meest gebruikte maat is de Body Mass Index (BMI), berekend door het gewicht in kilogram te delen door het kwadraat van de lengte in meters.
De BMI-categorieën helpen om mensen te classificeren als ondergewicht, normaal gewicht, overgewicht of obees, en geven een algemene indicatie van de gezondheidsrisico’s die gepaard gaan met overtollig lichaamsvet [1,2].
De BMI maakt echter geen onderscheid tussen vet- en spiermassa en weerspiegelt daarom niet altijd de werkelijke gezondheidstoestand. Aanvullende metingen, zoals tailleomtrek en taille-heupverhouding, geven waardevolle informatie over de vetverdeling in het lichaam. Bij mannen wordt een tailleomtrek van meer dan 102 cm geassocieerd met een verhoogd risico op chronische aandoeningen zoals hart- en vaatziekten en type 2-diabetes [2,3].
Door deze meetmethoden te combineren, kunnen zorgprofessionals gezondheidsrisico’s beter inschatten en gerichte maatregelen ontwikkelen om obesitas en de bijbehorende gezondheidsproblemen effectief aan te pakken.
Hart- en vaatziekten, complicaties en metabool syndroom
Zoals eerder besproken, verstoort obesitas – vooral visceraal vet en buikvet – het vermogen van het lichaam om de bloeddruk, bloedsuikerspiegel en bloedvetten te reguleren, wat leidt tot het metabool syndroom [2,3]. Dit syndroom omvat risicofactoren zoals verhoogde triglyceriden en een laag HDL-cholesterol, die beide het risico op hart- en vaatziekten aanzienlijk verhogen.
Deze gevaarlijke combinatie van risicofactoren vergroot de kans op:
- Coronaire hartziekte (CHZ): Obesitas bevordert atherosclerose – de opeenhoping van plaque in de slagaders – wat kan leiden tot angina pectoris, een hartaanval of plotselinge hartdood [4].
- Beroerte: Obesitas verhoogt het risico op zowel ischemische als hemorragische beroertes. Een ischemische beroerte treedt op wanneer de bloedtoevoer naar de hersenen wordt geblokkeerd; een hemorragische beroerte wanneer een bloedvat in de hersenen scheurt [5].
- Hartfalen: Obesitas belast de hartspier, wat er uiteindelijk toe kan leiden dat het hart niet genoeg bloed kan pompen om aan de behoeften van het lichaam te voldoen [6].
- Type 2-diabetes: Obesitas is een belangrijke risicofactor voor type 2-diabetes, een chronische aandoening waarbij het lichaam de bloedsuikerspiegel niet goed kan reguleren [2].
Mannen met obesitas lopen een aanzienlijk verhoogd risico op negatieve hart- en vaatuitkomsten, waaronder ischemische hartziekte, hartinfarct, coronaire hartziekte, perifere vaatziekten, cerebrovasculaire aandoeningen en een verhoogde kans op overlijden door hart- en vaatziekten [7].
Buikvet en overtollig lichaamsvet zijn belangrijke risicofactoren die de bloeddruk kunnen verhogen en bijdragen aan gerelateerde aandoeningen. De aanwezigheid van andere risicofactoren, zoals een hoge bloedsuiker- of cholesterolwaarde, verhoogt het risico nog verder. Statistische analyses van grote bevolkingsgroepen hebben aangetoond hoe sterk deze factoren de hart- en vaatgezondheid beïnvloeden [3,4].
Mannen ontwikkelen deze aandoeningen doorgaans eerder en vaak in ernstigere vormen dan vrouwen [7].
Leververvetting (MASLD en MASH)
Obesitas is een van de belangrijkste oorzaken van metabool geassocieerde leververvetting (MASLD), waarbij vet zich ophoopt in de lever, en metabool geassocieerde steatohepatitis (MASH). Bij MASH leidt de vetophoping in de lever tot ontsteking en beschadiging van levercellen – in sommige gevallen ook tot fibrose (littekenvorming).
Zelfs een matige gewichtsvermindering van 3–7 % kan het vetgehalte in de lever aanzienlijk verminderen en de leverfunctie verbeteren [8].
MASLD kan zich ontwikkelen tot ernstigere leveraandoeningen, waaronder:
- MASH: Een meer gevorderde vorm van leververvetting, gekenmerkt door ontsteking en celschade [8].
- Levercirrose: Een laat stadium van leverziekte waarbij gezond leverweefsel wordt vervangen door littekenweefsel [8].
- Leverfalen: Wanneer de lever haar essentiële functies niet langer kan vervullen [8].
- Hepatocellulair carcinoom (leverkanker): MASLD en MASH verhogen het risico op leverkanker [9].
Levensstijlveranderingen in de vroege stadia van leververvetting zijn cruciaal om de progressie van de ziekte te vertragen en de leverfunctie te behouden [8,9].
Sarcopene obesitas en overtollig lichaamsvet
Bij oudere mannen kan obesitas samengaan met leeftijdsgerelateerd spierverlies – een aandoening die bekend staat als sarcopene obesitas. Deze combinatie is bijzonder gevaarlijk, omdat ze het risico op verschillende gezondheidsproblemen aanzienlijk verhoogt [10]:
- Kwetsbaarheid: Sarcopene obesitas leidt tot een afname van de lichamelijke functie en een grotere gevoeligheid voor stressfactoren.
- Valpartijen: Verlies van spiermassa en -kracht verhoogt het risico op vallen, wat kan leiden tot botbreuken en andere verwondingen.
- Beperkingen: Sarcopene obesitas kan het uitvoeren van dagelijkse activiteiten zoals lopen, wassen en aankleden bemoeilijken.
- Insulineresistentie: De combinatie van obesitas en spierverlies verergert de insulinegevoeligheid en verhoogt het risico op type 2-diabetes.
- Sterfte: Sarcopene obesitas wordt geassocieerd met een verhoogd overlijdensrisico.
Verhoogd kankerrisico
Volgens de Wereldgezondheidsorganisatie (WHO) is overgewicht of obesitas duidelijk verbonden met een verhoogd risico op 13 verschillende vormen van kanker [1,11]:
- Borstkanker: Kanker van het borstweefsel, vooral bij vrouwen na de menopauze.
- Eierstokkanker: Kanker van de eierstokken, vaak hormonaal gerelateerd en gekoppeld aan hogere oestrogeenspiegels.
- Schildklierkanker: Kanker van de schildklier in de voorkant van de hals.
- Darmkanker (colorectale kanker): Kanker van de dikke darm of endeldarm.
- Galblaaskanker: Kanker van de galblaas of galwegen – de buizen die de lever, galblaas en dunne darm verbinden.
- Alvleesklierkanker: Een zeer agressieve vorm van kanker van de alvleesklier.
- Meningioom (hersenvliestumor): Meestal een goedaardige tumor die ontstaat uit de hersen- of ruggenmergvliezen.
- Multipel myeloom (beenmergkanker): Kanker van plasmacellen, die antilichamen produceren.
- Leverkanker (hepatocellulair carcinoom): Kanker van de lever, vaak als gevolg van een leververvetting (MASLD/MASH).
- Maagkanker (cardiakanker): Kanker op de overgang tussen de maag en de slokdarm.
- Nierkanker (niercelcarcinoom): Kanker van de cellen binnenin de nieren.
- Slokdarmkanker: Kanker van de slokdarm, vooral in het onderste deel.
- Endometriumkanker (baarmoederslijmvlieskanker): Kanker van het baarmoederslijmvlies, sterk gekoppeld aan obesitas en hoge oestrogeenspiegels.
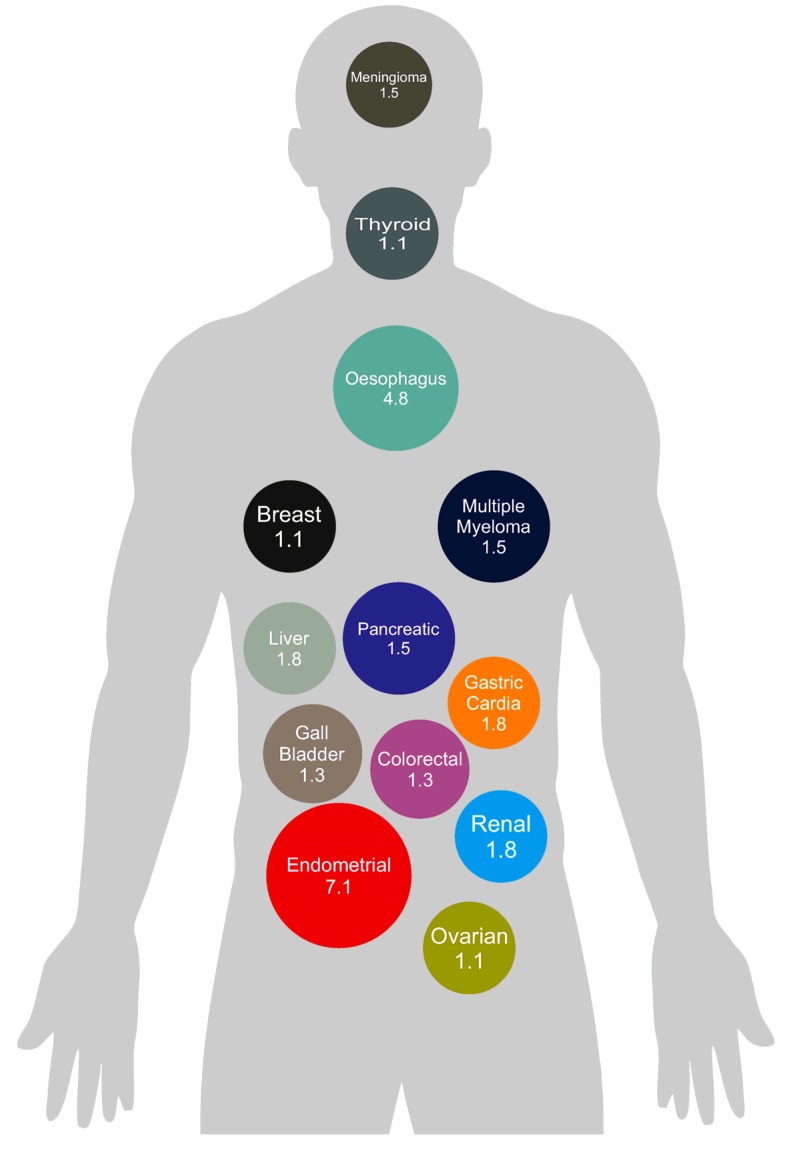
De cijfers geven het relatieve risico (RR) weer – dus hoe veel groter het risico is bij mensen met obesitas in vergelijking met mensen met een normaal gewicht. Het risico op endometriumkanker is 7,1 keer hoger, het risico op slokdarmkanker 4,8 keer hoger, en bij de meeste andere vormen van kanker ligt het risico 1,3–1,8 keer hoger als je met obesitas leeft [11].
Chronische, laaggradige ontstekingen, veranderde insulinesignalen en hormonale onevenwichtigheden die samengaan met obesitas dragen waarschijnlijk bij aan dit verhoogde kankerrisico.
Lage testosteronspiegel (hypogonadisme)
Veel mannen met overgewicht of obesitas hebben een lage testosteronspiegel – een aandoening die hypogonadisme wordt genoemd. Een lage testosteronwaarde kan leiden tot [12]:
- Verminderde libido: Hypogonadisme kan het seksuele verlangen verminderen.
- Erectiestoornissen: Een lage testosteronspiegel kan het moeilijk maken om een erectie te krijgen of te behouden.
- Onvruchtbaarheid: Lage testosteronwaarden kunnen de spermaproductie beïnvloeden en zo tot onvruchtbaarheid leiden.
- Verminderde spiermassa: Testosteron is belangrijk voor het behoud van spiermassa; een tekort kan spierafbraak veroorzaken.
- Toegenomen vetmassa: Lage testosteron bevordert vetopslag, vooral rond de buik.
- Osteoporose: Testosteron draagt bij aan botgezondheid; lage waarden verhogen het risico op botontkalking.
- Minder energie en motivatie: Hypogonadisme kan leiden tot vermoeidheid en gebrek aan initiatief.
Het hormonale onevenwicht ontstaat deels door verhoogde aromatase-activiteit in vetweefsel, die testosteron omzet in oestrogeen. Dit leidt tot hogere oestrogeenspiegels en kan de ontwikkeling van borstweefsel (gynaecomastie) bevorderen.
Psychologische en sociale factoren
Psychologische en sociale factoren die samenhangen met obesitas kunnen de gezondheidsrisico’s verder vergroten. Ze beïnvloeden sterk je mentale en emotionele welzijn en maken gewichtsbeheersing moeilijker. Daaronder vallen:
- Angst en depressie: Obesitas wordt in verband gebracht met hogere percentages angst en depressie, wat een zware belasting vormt voor de geestelijke gezondheid [13].
- Sociale stigmatisering: Mannen met overgewicht ervaren vaak discriminatie en uitsluiting, wat kan leiden tot isolement en een laag zelfbeeld [14].
- Ongezonde copingstrategieën: Door psychische stress grijpen sommigen naar overmatig alcoholgebruik of ontwikkelen eetstoornissen, wat zowel de lichamelijke als geestelijke gezondheid verder schaadt.
- Beperkte mobiliteit: Obesitas kan fysieke activiteit bemoeilijken en zo zowel je fysieke als mentale gezondheid aantasten.
Deze factoren creëren een vicieuze cirkel die gewichtsbeheersing moeilijk maakt. Het doorbreken ervan vraagt om een empathische en ondersteunende aanpak. Ook stoppen met roken – in combinatie met gewichtsmanagement – kan het risico op vele aandoeningen aanzienlijk verlagen en het algehele welzijn verbeteren.
Pijn en spijsverteringsproblemen
Overmatig gewicht belast gewrichten en inwendige organen, wat pijn en ontstekingen veroorzaakt. Obesitas gaat ook gepaard met een verhoogd risico op spijsverteringsproblemen, die je levenskwaliteit sterk kunnen verminderen. Daaronder vallen:
- Artrose: Overgewicht versnelt slijtage van gewrichten en verhoogt het risico op artrose, vooral in knieën en heupen. Dat leidt tot chronische pijn en beperkte beweeglijkheid [15]. Sommige mannen komen aan door ziekten of medicijnen, wat de gewrichtspijn kan verergeren.
- Gastro-oesofageale refluxziekte (GERD): Obesitas verhoogt de druk op de maag, wat leidt tot brandend maagzuur en zure reflux. Chronische GERD kan de slokdarm beschadigen en de levenskwaliteit ernstig aantasten [12].
- Galstenen: Obesitas verhoogt het risico op galstenen, die buikpijn en spijsverteringsklachten veroorzaken en vaak medische behandeling vereisen [17].
Deze aandoeningen kunnen chronische pijn en ongemak veroorzaken en je lichamelijke activiteit beperken. Gewichtsverlies, aanpassing van je voeding en medische behandeling zijn de belangrijkste maatregelen. Zelfs matig gewichtsverlies kan pijn verlichten en je spijsverteringsgezondheid verbeteren.
Vitamine-D-tekort
Een lage vitamine-D-spiegel komt vaak voor bij mensen met obesitas. De oorzaken zijn de opslag van vitamine D in vetweefsel, minder tijd buitenshuis en mogelijk een veranderde stofwisseling van vitamine D [18]. Een tekort kan leiden tot:
- Botafbraak en osteoporose: Vitamine D is essentieel voor calciumopname en gezonde botten. Lage waarden verhogen het risico op osteoporose en botbreuken [17].
- Spierzwakte: Vitamine D ondersteunt de spierfunctie; een tekort kan spierzwakte veroorzaken en het risico op vallen vergroten [17].
- Verzwakt immuunsysteem: Een voldoende vitamine-D-spiegel versterkt je afweer en helpt infecties te bestrijden en de algehele gezondheid te behouden [19].
De behandeling van een vitamine-D-tekort door supplementen en matige blootstelling aan zonlicht (waar gepast) is een belangrijk onderdeel van gezondheidsmanagement bij mannen met obesitas. Regelmatige controle en het handhaven van voldoende vitamine-D-spiegels kunnen aanzienlijke gezondheidsvoordelen opleveren [19].
Behandelingsopties
Een effectieve behandeling van obesitas vereist een persoonlijke aanpak, afgestemd op je gezondheidstoestand, levensstijl en voorkeuren [13,14]. Het beheer van obesitas omvat een brede strategie met leefstijlveranderingen, medicamenteuze therapie en eventueel chirurgische ingrepen – telkens aangepast aan individuele behoeften.
De weg naar een gezond gewicht begint vaak met gezonde eetgewoonten, meer fruit, groenten en volkorenproducten, en minder bewerkte voeding en suikerhoudende dranken [8]. Regelmatige lichaamsbeweging – zowel duurtraining als krachttraining – is cruciaal voor succes en langdurig gewichtsbehoud [8].
In sommige gevallen kunnen voorgeschreven medicijnen worden aanbevolen ter ondersteuning van gewichtsverlies, vooral wanneer leefstijlveranderingen alleen niet voldoende zijn [8]. Bij ernstige obesitas, of als andere methoden falen, kan een bariatrische operatie worden overwogen om de maaginhoud en calorie-inname te verminderen [8]. Dergelijke ingrepen kunnen ook bijkomende aandoeningen aanzienlijk verbeteren.
Een succesvolle behandeling vereist vaak een multidisciplinair team dat voeding, beweging, medicatie en eventueel chirurgie combineert – onder begeleiding van medisch personeel.
Vermindering van gezondheidsrisico’s
Het verlagen van de gezondheidsrisico’s die gepaard gaan met obesitas vraagt om een holistische strategie van leefstijlveranderingen, gedragsaanpassingen en waar nodig medische interventies [8,13,14]. Een evenwichtig dieet en regelmatige lichaamsbeweging vormen de basis om het risico op chronische ziekten zoals hart- en vaatziekten, type-2-diabetes en bepaalde vormen van kanker te verminderen [1,4,11].
Het beheersen van bloeddruk, cholesterol en bloedsuiker kan het risico op ernstige complicaties verder verlagen [4,6]. Regelmatige gezondheidscontroles maken het mogelijk problemen vroegtijdig te ontdekken en te behandelen [4,6].
Wie gezonde gewoonten aanleert, actief blijft en medische begeleiding zoekt, kan het risico op obesitas-gerelateerde ziekten aanzienlijk verminderen en de levenskwaliteit verbeteren [1,13].
De weg vooruit: obesitas met vertrouwen aanpakken
Obesitas bij mannen brengt een breed scala aan onderling verbonden gezondheidsrisico’s met zich mee – van hart- en vaatcomplicaties en metabool syndroom tot een verhoogd kankerrisico en hormonale disbalans. De aanpak van obesitas vereist een uitgebreide, actieve benadering die leefstijlveranderingen, medische behandelingen en psychologische ondersteuning combineert [6,13].
Yazen erkent de complexiteit van deze uitdagingen en biedt op maat gemaakte ondersteuning om mannen te helpen hun gewicht te beheersen, het risico op obesitas-gerelateerde complicaties te verminderen en hun algehele gezondheid en welzijn te verbeteren.
Disclaimer: Dit artikel is vertaald met behulp van AI. De Engelse versie is de originele versie. Bij twijfel prevaleert de Engelse tekst.
Referenties
- World Health Organization. Obesity and overweight. https://www.who.int/news-room/fact-sheets/detail/obesity-and-overweight
- Batra et al. 2012. The Role of Visceral Fat. Digestive Diseases. 30.1:70–74. https://doi.org/10.1159/000335722
- Lee et al. 2018. Comparison of the association of predicted fat mass, BMI, and other obesity indicators with type 2 diabetes risk. Eur J Epidemiol. 33(11):1073-1085. https://doi.org/10.1007/s10654-018-0433-5
- Benjamin et al. 2019. Heart disease and stroke statistics 2019 update: a report from the American Heart Association. Circulation. 5;139(10):e56-e528. https://doi.org/10.1161/CIR.0000000000000659
- Quiñones-Ossa et al. 2021. Obesity and Stroke: Does the Paradox Apply for Stroke? Neurointervention;16:9-19 https://doi.org/10.5469/neuroint.2020.00108
- Powell-Wiley et al. 2021. American Heart Association Council on Lifestyle and Cardiometabolic Health; Council on Cardiovascular and Stroke Nursing; Council on Clinical Cardiology; Council on Epidemiology and Prevention; and Stroke Council. Obesity and Cardiovascular Disease: A Scientific Statement From the American Heart Association. Circulation. 25;143(21):e984-e1010. https://doi.org/10.1161/CIR.0000000000000973
- Lv et al. 2024. Gender differences in all-cause and cardiovascular mortality among US adults: from NHANES 2005–2018. Front. Cardiovasc. Med. 11:1283132. https://doi.org/10.3389/fcvm.2024.1283132
- EASL–EASD–EASO Clinical Practice Guidelines on the management of metabolic dysfunction-associated steatotic liver disease (MASLD). J Hepatol. 81(6):492–542. https://doi.org/10.1016/j.jhep.2024.06.022
- Li et al. 2024. Risk factors for hepatocellular carcinoma: an umbrella review of cohort studies. Frontiers in Oncology, 14:1175301. https://doi.org/10.3389/fonc.2024.1175301
- Wei et al. 2023. Sarcopenic obesity: epidemiology, pathophysiology, cardiovascular disease, mortality, and management. Front. Endocrinol. 14:1185221. https://doi.org/10.3389/fendo.2023.1185221
- Ingram et al. 2025. The Relationship Between Obesity and Cancer: Epidemiology, Pathophysiology, and the Effect of Obesity Treatment on Cancer. Curr. Oncol. 32:362. https://doi.org/10.3390/curroncol32060362
- Muir CA et al. 2025. Approach to the patient: low testosterone concentrations in men with obesity. J Clin Endocrinol Metab. 110(9):e3125-e3130. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC12342380/
- Taylor et al. 2013. The impact of obesity on quality of life. Best Pract Res Clin Endocrinol Metab. 27(2):139-46. https://doi.org/10.1016/j.beem.2013.04.004
- Phelan et al. 2015. Impact of weight bias and stigma on quality of care and outcomes for patients with obesity. Obes Rev. 16(4):319-26. https://pmc.ncbi.nlm.nih.gov/articles/PMC4381543/
- Blagojević et al. 2010. Risk factors for onset of osteoarthritis of the knee in older adults: a systematic review and meta-analysis. Osteoarthritis and Cartilage, 18(1), 24–34. https://www.oarsijournal.com/article/S1063-4584(09)00225-8/fulltext
- Parra-Landazury et al. 2021. Obesity and Gallstones. Visc Med. 37(5):394-402. https://doi.org/10.1159/000515545
- Rizzoli et al. 2014. The role of dietary protein and vitamin D in maintaining musculoskeletal health in postmenopausal women: A consensus statement from the European Society for Clinical and Economic Aspects of Osteoporosis and Osteoarthritis (ESCEO). Maturitas. 80(3):337. https://pubmed.ncbi.nlm.nih.gov/25082206/
- Wortsman et al. 2000. Decreased bioavailability of vitamin D in obesity. Am J Clin Nutr. 72(3):690–693. https://pubmed.ncbi.nlm.nih.gov/10966885
- EFSA NDA Panel 2015. Scientific opinion on vitamin D and contribution to the normal function of the immune system: evaluation of a health claim pursuant to Article 14 of Regulation (EC) No 1924/2006. EFSA Journal. 13(7):4182. https://doi.org/10.2903/j.efsa.2015.4182




.svg)






